El brote de dengue que ha dejado decenas de muertos y miles de contagiados en América Latina
El brote de dengue que ha dejado decenas de muertos y miles de contagiados en América Latina

Pacientes con dengue son atendidos en los hospitales de Santa Cruz, en Bolivia.
– El doctor Carlos Hurtado avistó una piscina inflable en el fondo del patio.
El epidemiólogo boliviano les dijo a los dueños de la casa que buscaba comprobar si había criaderos del mosquito Aedes aegypti, transmisor del virus causante del dengue. Pidió permiso para acercarse a la piscina y preguntó desde cuándo no cambiaban el agua.
“Desde hace tres meses”, respondió el propietario.
Cuando el doctor Hurtado sacudió los extremos de la piscina, que debía medir unos 10×5 metros, miles de mosquitos se elevaron del agua.
En pleno verano austral y en época de lluvias, las paredes de la piscina estaban llenas de larvas y pupas de los mosquitos que transmiten el dengue en el departamento de Santa Cruz, en el oriente de Bolivia.
Entre enero y febrero de 2023, Santa Cruz registró alrededor de un 75% de los 6.455 casos confirmados de dengue que el gobierno boliviano reportó a la Organización Panamericana de la Salud (OPS) durante las primeras seis semanas epidemiológicas del año.
Santa Cruz tiene la mayor tasa de contagio de Bolivia, el país sudamericano donde más se ha incrementado el dengue a principios de este año, con un aumento de 1.247% en el número de casos confirmados con respecto a las primeras seis semanas de 2022.
Un problema regional
Bolivia forma parte de una tendencia regional de aumento en la transmisión de dengue con respecto al año anterior.
Las estadísticas de la OPS indican que el contagio también se ha incrementado en las primeras semanas del año en México y Centroamérica, en la región andina y en los países del “Caribe latino”, que incluye a Cuba, República Dominicana y Puerto Rico.

Los operativos de fumigación buscan acabar con los criaderos del mosquito transmisor del dengue.
56 personas han muerto por dengue en la región en lo que va de año, según la OPS.
En medio de hospitales públicos saturados y operativos masivos de fumigación contra el mosquito transmisor Aedes aegypti, algunos gobiernos han adoptado medidas especiales para afrontar el brote.
Perú declaró estado de emergencia en 13 de sus 24 provincias, mientras que las autoridades sanitarias de Bolivia emitieron alerta roja epidemiológica en La Paz, tras el aumento de la transmisión en Santa Cruz.
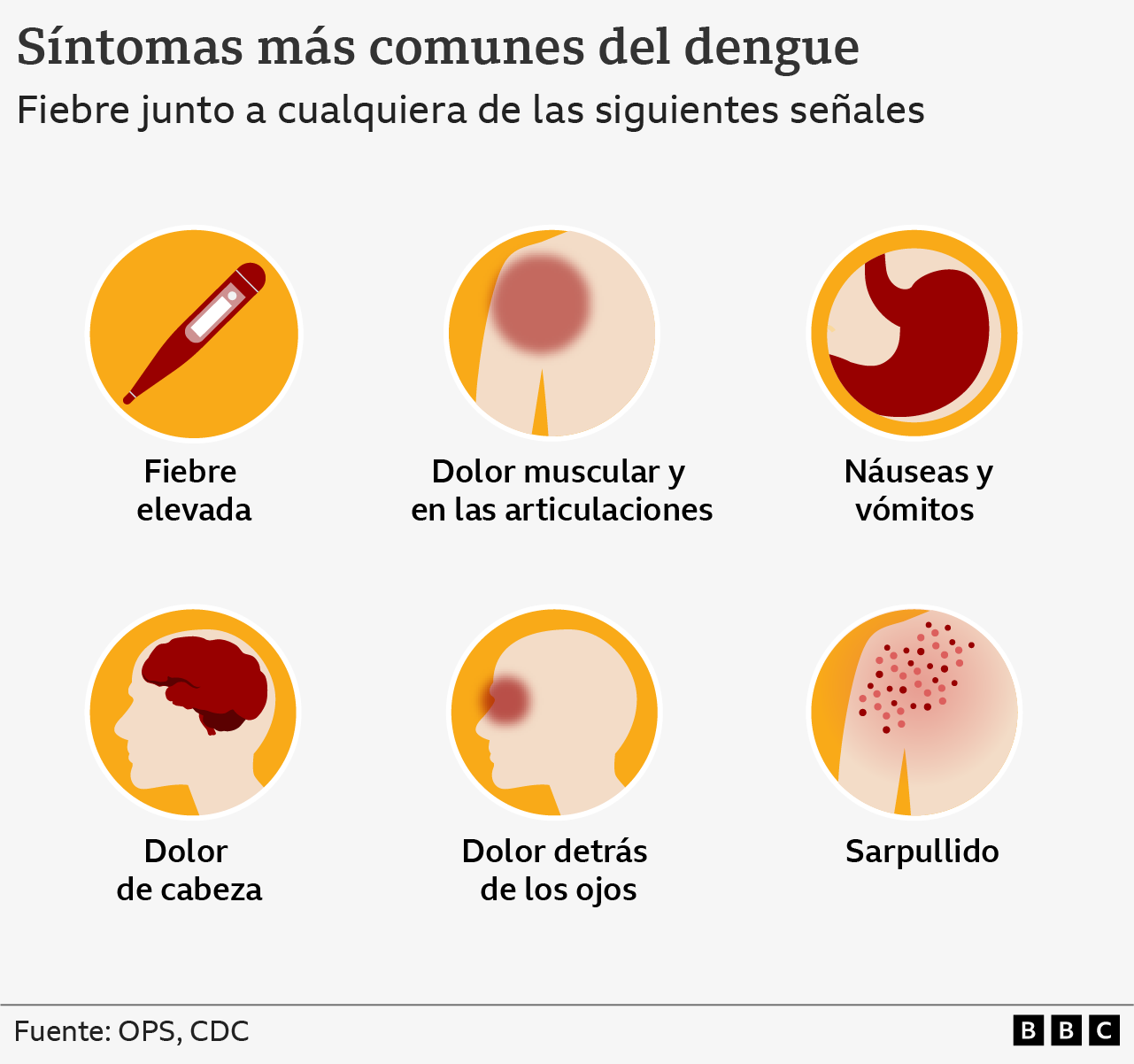
Como ocurre cada año, la estación de lluvias ha renovado los criaderos de agua estancada donde se reproduce el mosquito que transmite el virus y causa síntomas como fiebre, dolores de cabeza, náuseas y vómitos, sarpullidos, inflamación de los ganglios y dolores corporales, generalmente detrás de los ojos.
Sin embargo, algunos factores que potencian el contagio han cambiado. Expertos analizan en qué consisten y cómo afectan la transmisión y tratamiento del dengue.
Más lluvias, más calor
El aumento de la temperatura es el primer factor que incide en el contagio del dengue, especialmente en zonas donde no solía ser endémico.
“El tema es el cambio climático, las temperaturas son más altas”, afirma la pediatra y salubrista María del Carmen Calle Dávila, secretaria ejecutiva del Organismo Andino de Salud, que agrupa y coordina a las autoridades sanitarias de Bolivia, Chile, Colombia, Ecuador, Perú y Venezuela.
“Esto favorece todo el ciclo de reproducción de los mosquitos y nos conduce al dengue”.
Mosquito Aedes aegypti
En el caso de Perú, por ejemplo, ha llovido más y han aumentado las temperaturas, explica la epidemióloga Karim Pardo, directora ejecutiva de Prevención y Control de Enfermedades Metaxénicas y Zoonosis del Ministerio de Salud en Lima.
Asegura que este año hay mayor cantidad de nuevos distritos afectados por la transmisión de dengue.
“La dispersión del vector ha sido mucho mayor. Antes teníamos incremento de casos en estos meses en 4 o 7 departamentos. Ahora tenemos contagio en 13 al mismo tiempo”.
El hecho de que Brasil haya cerrado el año pasado con 2,3 millones de casos de dengue ha tenido un impacto negativo en la transmisión de la enfermedad entre los países vecinos, sostiene la especialista.
El dengue tiene un comportamiento estacionario, es decir, el contagio está determinado por las condiciones del entorno donde habita el mosquito Aedes aegypti.
La OPS advierte que la transmisión suele aumentar durante los meses más cálidos y lluviosos. Por ello, en el hemisferio sur el contagio se incrementa durante la primera mitad del año, mientras que en el hemisferio norte se eleva en el segundo semestre.
El riesgo de almacenar agua
Las interrupciones en el servicio de agua corriente y la falta de desagües obliga a las personas a almacenar agua limpia que acaba convirtiéndose en un entorno ideal para los criaderos del mosquito, señala la doctora Calle Dávila desde el Organismo Andino de Salud.
“La gente necesita ciertas condiciones de vida para evitar la enfermedad, como recibir agua por tuberías y saneamiento”, dice Calle Dávila en una llamada telefónica desde Perú.
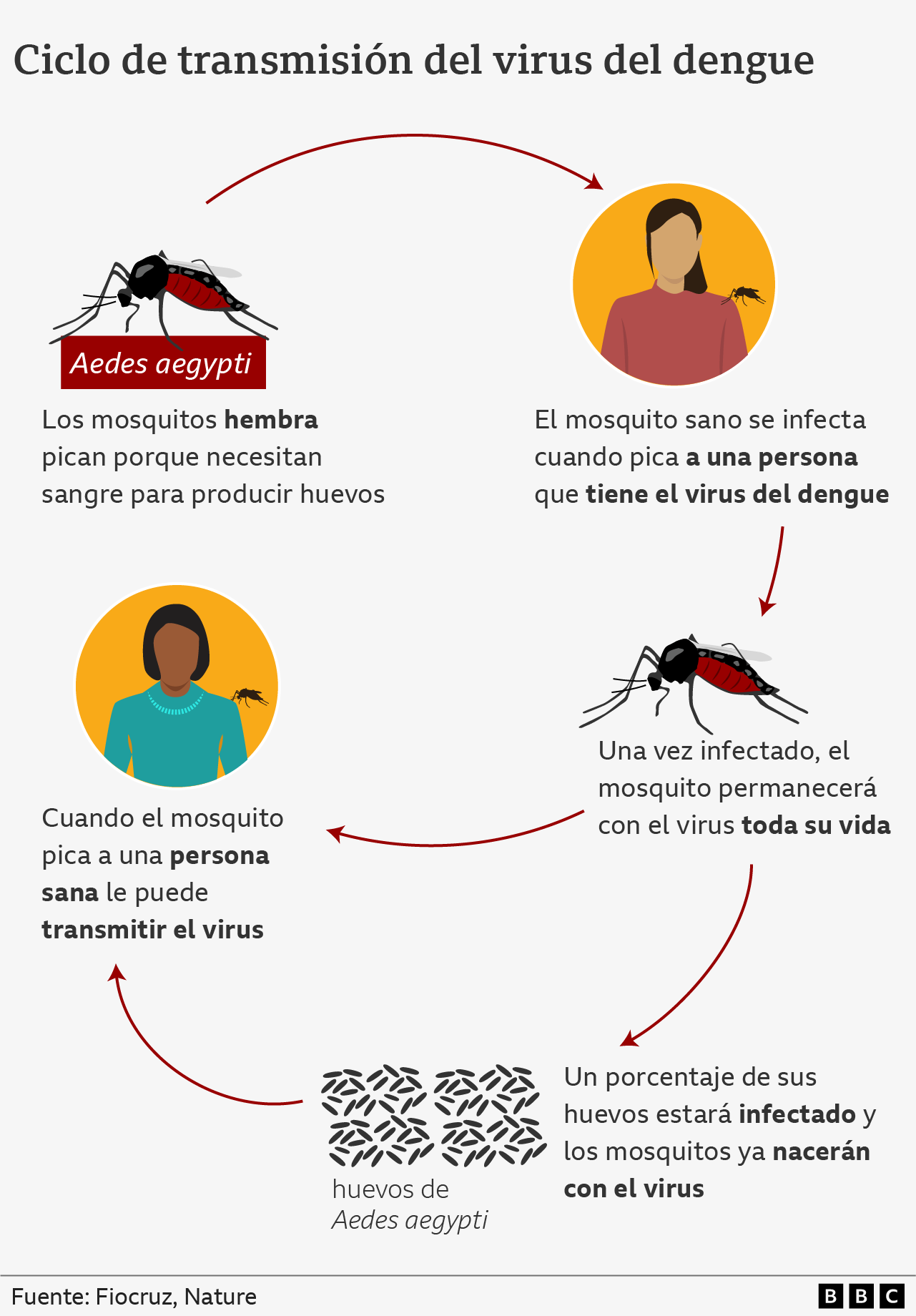
La hembra del mosquito Aedes aegypti es capaz de colocar sus huevos en las paredes de envases, donde pueden sobrevivir durante meses, explican los Centros para Control de Enfermedades de Estados Unidos (CDC, por sus siglas en inglés).
Una vez que los huevos se sumergen en agua, a lo largo de ocho días cumplen el ciclo de vida de larva a pupa hasta convertirse en mosquitos voladores, que se reproducirán dentro de la vivienda donde se encuentren.
Por ello, es fundamental botar el agua para que no se estanque, limpiar los recipientes con frecuencia para remover los huevos, larvas y pupas del mosquito, así como mantenerlos limpios y cerrados.
“Justo ahora estamos viendo protestas por falta de agua en zonas de Perú que no se encuentran en las provincias, sino en la periferia de Lima Metropolitana”, asegura la doctora Calle Dávila.
En Perú, el estado de emergencia entró en vigor el jueves 23 de febrero y se mantendrá al menos durante 90 días en los departamentos de Amazonas, Ayacucho, Cajamarca, Cusco, Huánuco, Ica, Junín, Lambayeque, Loreto, Madre de Dios, Piura, San Martín y Ucayali.
Cambios de hábitos
El doctor Carlos Hurtado, gerente de la Unidad de Epidemiología de la gobernación de Santa Cruz, en Bolivia, apunta que sus visitas a zonas con alta transmisión de dengue en la localidad del oriente boliviano le han demostrado que los cambios en los hábitos de la población influyen en el contagio.
“En Santa Cruz vemos que la gente guarda cosas en desuso que almacenan agua limpia como llantas, botellas, baldes, bañeras, turriles, tapas y botellas de refresco, y los bebederos de los animales”, señala.
“Hemos encontrado casas donde almacenan 30 llantas y no tienen auto. Tienen 200 botellas y no las han usado en el último año”, cuenta Hurtado, quien desde la gobernación de Santa Cruz ha liderado campañas educativas durante más de una década para evitar conductas que propicien la propagación de enfermedades.

Los operativos de limpieza buscan eliminar los criaderos del mosquito.
Hurtado percibe apatía en los habitantes de la zonas endémicas durante los operativos de fumigación y eliminación de criaderos.
“La gente baja las precauciones porque está cansada de las restricciones que vivimos durante la pandemia”, asegura. “A veces no quieren ni abrirnos la puerta, tienen miedo a volver a una cuarentena”.
Para superar la fatiga de los adultos, la gobernación de Santa Cruz emprendió un programa escolar para enseñar a los niños que deben voltear, limpiar y botar los envases que se acumulen en casa, como una forma de ayudar a los padres en la tarea de evitar los criaderos de mosquitos.
“No podemos limpiar un millón de casas, es imposible”, advierte el epidemiólogo desde Santa Cruz vía telefónica. “En muchos casos no es un problema de suministro de agua, sino de cambios en el comportamiento de la población que se pueden corregir”.
Fragilidad de los sistemas sanitarios
Desde el Organismo Andino de Salud, la doctora María del Carmen Calle Dávila asegura que la capacidad de respuesta de los sistemas sanitarios depende en buena medida de la cantidad de casos de dengue grave, una forma de la enfermedad cuyas complicaciones pueden causar la muerte del paciente.
“El dengue es una enfermedad que requiere estar encima del paciente porque en pocas horas puede descompensarse”, precisa Calle Dávila. “Lo que tenemos que evitar es la letalidad, que no se nos muera nadie por dengue”.
La especialista opina que la mayoría de los países latinoamericanos no disponen de suficiente recurso humano capacitado, equipamiento e infraestructura en el primer nivel de atención para diagnosticar la enfermedad y evitar que se convierta en dengue grave.
“Un centro de primer nivel debe tener la capacidad de reconocer, tratar y manejar un paciente cuando esté complicado. Un recurso humano que sepa reconocer el dengue, dar tratamiento de apoyo, y que pueda referir al paciente a un hospital si necesita cuidados intensivos o vigilancia las 24 horas”.
Sin embargo, después de la pandemia los médicos reciben a pacientes que confunden los síntomas del dengue con los del coronavirus y se automedican antes de recurrir a un especialista.
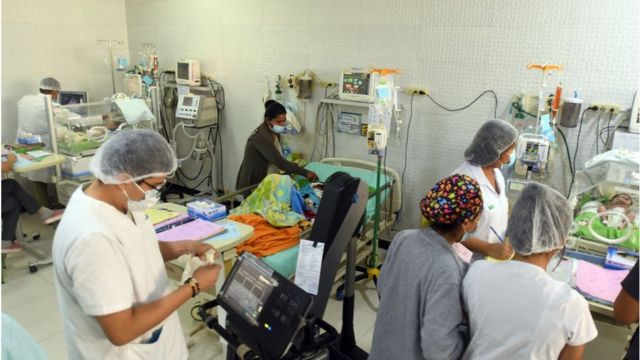
En Bolivia se han registrado 30.000 casos más de dengue al inicio de 2023 que el año anterior.
“La gente piensa que todo es covid. Tenemos que trabajar duro para que la población no crea que todo es covid. Hay que darle importancia a otras enfermedades, y lograr que el paciente acuda a los servicios más rápido”, sostiene Calle Dávila.
La doctora Karim Pardo añade que durante el confinamiento se abandonaron actividades de control vectorial como las visitas domiciliarias, la eliminación de posibles criaderos, y el uso de larvicidas. “Este escenario ha sido propicio para que el mosquito se reproduzca con mayor libertad”.
Ambas especialistas apuntan que, a diferencia de otros años, este brote de dengue en la región encuentra al personal sanitario agotado tras la pandemia.
Carola Calle, trabajadora del Hospital de Niños Dr. Mario Ortiz Suárez de Santa Cruz, el único hospital pediátrico del departamento, cuenta que desde hace más de un mes acuden tantos niños y adolescentes a la institución para recibir tratamiento contra los síntomas de dengue que deben dormir en el suelo de los pasillos mientras esperan a ser atendidos.
Al menos 12 menores de edad han fallecido en Santa Cruz desde principios de año por dengue.
La doctora Karim Pardo asegura que la transmisión de nuevos serotipos del virus, desconocidos para los organismos de niños y adolescentes, los hacen más vulnerables a presentar complicaciones.

Comments (0)